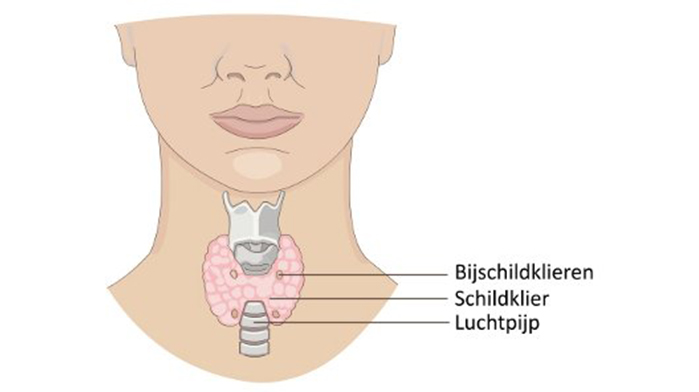
Wat zijn een bijschildklieren?
Bijschildklieren zijn kleine kliertjes die in de hals gelegen zijn in de buurt van de schildklier. De meeste mensen hebben er vier, maar er is nogal wat variatie in ligging en aantal van de bijschildklieren. Allereerst liggen ze niet altijd netjes in de buurt van de schildklier, maar kunnen ze voorkomen in een uitgebreid gebied van hoog in de hals bij het tongbeen, tot laag in de borstholte in de buurt van het hart, voor of achter de slokdarm, en opzij van de halsslagaders. De bijschildklieren produceren bijschildklierhormoon, dat van groot belang is voor de kalk- en fosfaathuishouding.
Bijschildklierhormoon zorgt voor het juiste evenwicht tussen de grote hoeveelheid kalk die in de botten is opgeslagen en de veel kleinere maar ook heel belangrijke hoeveelheid kalk die in het bloed opgelost is.
Waarom een operatie?
Als één of meer van die bijschildkliertjes te hard werken dan wordt dat “hyperparathyreoïdie” genoemd (van “hyper”, overmatig, en “parathyreoïdie”, bijschildklierfunctie). Soms ontstaat die hyperparathyreoïdie als een reactie van het lichaam op een ander probleem, we spreken dan van een secundaire hyperparathyreoïdie. Dit kan bijvoorbeeld optreden bij patiënten met chronische dialyse, bij wie de fosfaat en kalk-huishouding verstoord is als gevolg van een nierziekte. Bij andere patiënten (de meerderheid) staat de hyperparathyreoïdie op zichzelf. We spreken dan van primaire hyperparathyreoïdie. Ook wordt er onderscheid gemaakt naar het aantal bijschildklieren dat aangedaan is. In meer dan driekwart van de patiënten met primaire hyperparathyreoïdie is er maar één bijschildklier die duidelijk vergroot is en te hard werkt. Die vergrote bijschildklier wordt dan een adenoom genoemd (een goedaardig kliergezwel).
De andere drie bijschildklieren zijn in dat geval meestal onderdrukt, maar zijn verder normaal (zie onderstaande figuur 2), en kunnen volledig herstellen als de afwijkende bijschldklier verwijderd wordt. Soms zijn meerdere of zelfs alle bijschildklieren vergroot. We spreken dan van hyperplasie (overmatige groei). In geval van hyperplasie beperkt de behandeling zich niet tot één afwijkende bijschildklier, maar moeten alle bijschildklieren bij een operatie worden opgezocht en zonodig behandeld.
Hyperparathyreoïdie – overmatige bijschildklierfunctie – kan allerlei vervelende gevolgen hebben. De belangrijkste worden hieronder op een rijtje worden gezet.
- Ontkalking van de botten
- Te hoog kalkgehalte in het bloed
Hierbij kunnen allerlei vage maar hinderlijke klachten voorkomen die te maken hebben met een verstoorde “prikkeloverdracht”, zoals vermoeidheid, algemene malaise, spierzwakte, spier- en gewrichtspijnen, buikpijn, alvleesklierontsteking en stemmings- en persoonlijkheidsveranderingen. - De kalkuitscheiding via de nieren
Uiteindelijk probeert het lichaam het teveel aan kalk in het bloed via de nieren uit te scheiden, hetgeen kan leiden tot nierstenen en kan bijdragen aan infecties van de urinewegen.
Soorten operaties
Operaties voor hyperparathyreoïdie zijn er in drie soorten.
- De belangrijkste en meest voorkomende operatie is de “klassieke” halsexploratie.
Dat is een operatie waarbij de chirurg via een snede iets boven de sleutelbeenderen toegang krijgt tot de hals, en vervolgens de bijschildklieren opzoekt en beoordeelt. De abnormale bijschildklier(en) worden dan verwijderd, de normale kliertjes worden in principe ongemoeid gelaten. - Meer en meer is er de opkomst van de “minimaal invasieve chirurgie”
Wanneer de vooronderzoeken dit toelaten (1 duidelijke locatie van een vergrote bijschildklier) kan dit overwogen worden. - Een veel grotere operatie dan normaal is nodig wanneer de vergrote bijschildklier(en) zich niet in de hals bevindt, maar in de borstholte achter het borstbeen.
De operatie
De standaard operatie wordt verricht onder algehele narcose.U ligt met het hoofd achterover. Er wordt een horizontale snede laag in de hals gemaakt, waarna de schildklier over het algemeen gemakkelijk kan worden bereikt, en de bijschildklieren kunnen worden beoordeeld en zonodig verwijderd. Van belang daarbij is natuurlijk om de stembandzenuwen zorgvuldig te sparen. Vaak wordt er een wonddrain in het operatiegebied achtergelaten. Zo’n drain wordt na 1 of 2 dagen verwijderd.
Na de operatie
De pijn na de operatie valt over het algemeen erg mee en is te vergelijken met een keelontsteking. Heel belangrijk is dat na de operatie het kalkgehalte in het bloed wordt gecontroleerd. Als de operatie succesvol is, dan zakt dat kalkgehalte vrij snel en kan dan soms in de eerste dagen na de operatie wat te laag worden. Als dat zo is, dan wordt dat met kalk- en vitamine D-tabletten weer gecorrigeerd. De meeste patiënten gaan twee of drie dagen na de operatie naar huis.
Mogelijke complicaties
Zo zijn er ook bij deze operatie de normale (in dit geval zeer lage) risico’s op complicaties van een operatie, zoals trombose, longontsteking, nabloeding of wondinfectie. De complicaties in het operatiegebied en de kans daarop hangen samen met de moeilijkheidsgraad van de halsexploratie. Die moeilijkheidsgraad heeft te maken met de herkenbaarheid en de lokalisatie van de bijschildklieren, en met het feit of er sprake is van een eerste operatie of een heroperatie. Bij heroperaties zijn de risico’s wat hoger dan bij een eerste operatie. De belangrijkste complicaties is een beschadiging van de stembandzenuw, waardoor heesheid optreedt. Heesheid na de operatie is meestal van voorbijgaande aard. Echte beschadiging van een stembandzenuw met blijvende heesheid komt zelden voor.. Wanneer een stemband na de operatie stilstaat of slecht functioneert, kunt u met hulp van een logopediste weer goed leren praten. Hard spreken of roepen is dan echter niet meer mogelijk.
Ook als de stembandzenuw niet wordt beschadigd kunnen er stemveranderingen optreden. Zoals hierboven uitgelegd functioneren de achtergebleven bijschildklieren na de operatie dikwijs te traag, maar gaat dat weer voorbij. Bij zo’n één tot twee procent van de patiënten vallen de bijschildklieren definitief uit, en moet de toediening van extra kalk en vitamine D levenslang worden voortgezet.