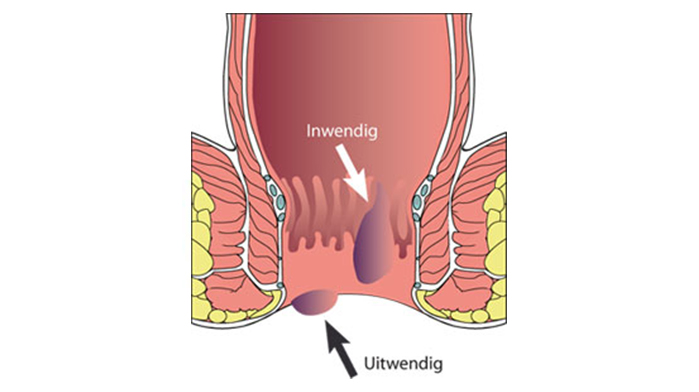
Wat zijn aambeien?
Er zijn twee types van aambeien: inwendige en uitwendige aambeien. Inwendige hemorroïden worden volledig overdekt door slijmvlies en zijn niet gevoelig voor aanraking, pijn, uitrekking of temperatuur: het zijn kussentjes van een sponsachtig netwerk van bloedvaatjes. Aambeien zijn dus gezwollen bloedvaatjes, je kan ze vergelijken met spataders, maar dan op een meer vervelende plaats. De uitwendige hemorroïden daarentegen, worden bedekt door huid en zijn wel heel gevoelig. Overigens zijn niet alle bloedingen uit de anus het gevolg van aambeien. Ook als je zeker weet dat je aambeien hebt, kan dat bloeden toch door iets anders veroorzaakt worden. Daarom moet je arts in geval van bloedingen altijd vaststellen waardoor deze bloedingen ontstaan.
Inwendige Aambeien
Pijnloos bloedverlies of uitzakken van anaal weefsel komt vaak voor bij symptomatische inwendige aambeien. Het uitzakken van hemorroïdaal weefsel (prolaps) van binnen uit, kan vaak uitwendig aan de aars worden gevoeld tijdens het schoonvegen na de stoelgang. Dit weefsel gaat vaak spontaan terug naar binnen of dient manueel te worden teruggeduwd door de patiënt. De symptomen lijken te verergeren over verloop van tijd en komen vaak maar in periodes voor. Bloeding ten gevolge van inwendige hemorroïden is meestal helder rood en kan vrij uitgesproken zijn. Het kan worden gezien op het toiletpapier, in de toiletpot (spetters) of zelfs op het oppervlak van de stoelgang. Niet alle patiënten met symptomatische inwendige hemorroïden hebben bloedverlies. Prolaps, daarentegen, kan het enige symptoom zijn. Prolaberend weefsel kan leiden tot een belangrijke irritatie en jeuk rondom de aars. Patiënten kunnen eveneens klagen over slijmverlies, moeilijk schoonvegen van de aarsregio na de stoelgang of het gevoel hebben dat er stoelgang aanwezig blijft thv de aars bij het stoelgang maken.
Uitwendige Aambeien
Symptomatische uitwendige hemorroïden presenteren zich vaak als een blauw-paars gekleurde pijnlijke zwelling net aan de buitenkant van de aars en ze neigen om spontaan te ontstaan of kunnen ook voorafgegaan worden door een forse inspanning of persbeweging. De huid aan de buitenkant van de aars is meestal dens aanliggend aan de onderliggende weefsels. Indien er zich een bloedklonter of een thrombose voordoet in deze strakke regio, is er een onmiddellijke drukverhoging merkbaar dewelke een felle pijn induceert. De pijn is gewoonlijk constant aanwezig en kan uitgesproken erg zijn. Zeldzaam scheurt de overliggende huid open onder invloed van de onderliggende klonter en de daardoor ontstane spanning, leidend tot een spontane evacuatie van de klonter. De patiënten kunnen eveneens klagen over een intermittent aanwezige zwelling, druk of hinder, ten gevolge van niet gethromboseerde externe hemorroïden.
Marisken
Patiënten hebben soms last van pijnloze, weke huidaanwassen aan de buitenzijde van de aars. Deze kunnen het gevolgen zijn van een vroeger probleem thv de uitwendige hemorroïden. De bloedklonter doet de overliggende huid uitrekken en deze blijft uitgerekt nadat de bloedklonter geabsorbeerd is door het lichaam, aanleiding gevend tot de mariske. Een andere keer heeft de patiënt last van deze huidaanwassen zonder vroeger anaal probleem. Deze marisken hinderen de patiënten soms bij de anale hygiëne na de stoelgang, anderen vinden het niet esthetisch. Gewoonlijk volstaat geruststelling, niettegenstaande soms een heelkundige verwijdering wordt uitgevoerd (bij jeuk, irritatie of hygiëne problemen).
Hoe kunt u klachten voorkomen of verhelpen?
Klachten kunnen worden voorkomen door de stoelgang zacht te houden. Daarvoor is het eten van voldoende plantenvezels (zemelen, bruinbrood, etc.) en het drinken van veel water nodig. Voorts moet bij aandrang voor ontlasting het toiletbezoek niet te lang worden uitgesteld. Een zekere regelmaat voorkomt dat op ongelegen momenten de ontlasting opgehouden moet worden. Ook het zo veel mogelijk vermijden van persen voorkomt klachten van uitzakkende aambeien. Regelmatig een warm bad zorgt ervoor dat de anus zich kan ontspannen.
Ook als er klachten zijn als branderigheid, pijn, jeuk en eczeem rond de anus is een warm (zit)bad een goed middel ter bestrijding van de klachten, bovendien bevordert het de hygiëne ter plaatse. Zalven en zetpillen kunnen de pijn en branderigheid doen verdwijnen. Deze zijn verkrijgbaar bij de drogist.
Zorg verder voor wat meer beweging, zeker als u een zittend leven leidt. En als u te zwaar bent, probeer wat af te vallen. Gebruik niet teveel koffie, thee, koolzuurhoudende dranken en suiker. Ze prikkelen de anus en daar kunt u jeuk en uitslag van krijgen. Wanneer ondanks het nemen van voornoemde maatregelen en leefregels de klachten toch voortduren, is verdere behandeling nodig.
Soorten behandelingen
Minimaal invasieve behandeling
Een logische behandeling is het terugbrengen van de zwellichamen op hun oorspronkelijk plaats. Het uitzakken is dan verholpen en de aambeien kunnen dan ook geen klachten meer geven.
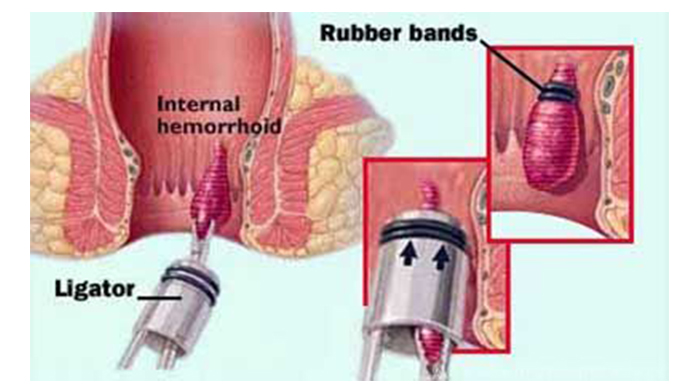
Een tegenwoordig veel toegepaste methode is het afbinden van het overtollige slijmvlies met behulp van elastische rubberbandjes. U ligt in voorovergebogen houding op een behandeltafel waarbij de chirurg een kort klein “kijkbuisje” in de anus schuift om de (‘inwendige”) aambeien in het zicht te brengen. Met behulp van een speciaal zuigapparaatje worden de aambeien aangezogen waarna een rubber elastieken bandje eromheen wordt geplaatst. De aambeien worden zo afgekneld, verschrompelen en komen met de ontlasting mee naar buiten. Hier merkt u in het algemeen niets van.
Een andere mogelijkheid is het spuiten van een irriterende vloeistof onder het slijmvlies. Als gevolg van de daarmee optredende reactie verkleeft het slijmvlies aan de onderlaag. Bij een derde behandelingsmogelijkheid wordt ook het slijmvlies op de onderlaag gefixeerd. Hierbij wordt met een infrarood licht een brandwondje op het slijmvlies gemaakt. Afhankelijk van de uitgebreidheid van de aambeien kunnen er 1 tot 3 behandelingen nodig zijn.
Chirurgische behandeling
Bij erg forse aambeien die uit de anus prolaberen is soms een chirurgische behandeling nodig. Ook hier zijn verschillende mogelijkheden gaande van het klassiek wegsnijden van de aambeien tot het ‘wegnieten’ van de aambeien. De arts zal nagaan wat in uw specifiek geval aan te raden is.
Na de behandeling
Voor de poliklinische behandeling is geen verdoving of narcose nodig. Toch kan bij de behandeling door rubberbandjes, een onaangenaam gevoel optreden gedurende één tot twee dagen. De ernst van de klachten kan afhankelijk zijn van de grootte van het behandelde oppervlak. De meeste patiënten hebben geen pijnstillers nodig. Een warm bad of douche kan de klachten doen verminderen. Ter voorkoming van een harde ontlasting en persen, is het van belang na de behandeling extra vezels te gebruiken.
Na de chirurgische behandeling in het ziekenhuis moet de wond regelmatig worden verzorgd. Indien u dit niet zelf kunt, wordt in overleg met jou de wijkverpleegkundige na je ontslag op de hoogte gesteld. De thuisverpleegkundige neemt zelf contact met je op om verder afspraken te maken. Ook thuis moet je nog veertien dagen laxeermiddelen gebruiken. Het voorschrift hiervoor krijg je mee vanuit het ziekenhuis.
Heb je last van een moeilijke stoelgang, gebruik dan vooral vezelrijk voedsel en drink veel extra water.
Het anale kanaal is na een poliklinische behandeling meestal binnen drie tot vier weken genezen. Gewoonlijk merkt de patiënt er niet veel van. De gebruikelijke dagelijkse activiteiten kunnen meestal binnen één of twee dagen worden hervat.
Na opname en behandeling onder narcose dient men rekening te houden met een langer ziekteverzuim.
Ook al zijn de aambeien na behandeling weer op hun normale plaats gebracht, na jaren kunnen opnieuw klachten ontstaan. Dit kun je proberen te voorkomen door zo veel mogelijk voornoemde maatregelen en leefregels in acht te nemen. Dus meer plantaardige vezels eten, veel water drinken en persen voorkomen.
Mogelijke complicaties (enkel bij chirurgische behandeling)
Geen enkele ingreep is vrij van de kans op complicaties. Zo zijn er ook bij operaties voor aambeien de normale risico’s op complicaties van een operatie. Deze kunnen klein zijn, zoals een ontsteking van het bloedvat in de arm waar het infuus in zit, of een urineweginfectie. Hinderlijker is het wanneer een nabloeding optreedt. Soms wordt dan op de afdeling nog een extra hechting geplaatst; eventueel gaat u terug naar de operatiekamer om onder narcose nog een keer bekeken te worden. Indien u bloedverdunnende medicijnen gebruikt, moet u dit vóór de behandeling aan de arts melden. Deze medicijnen geven een verhoogd risico op nabloedingen en zullen derhalve tijdelijk gestopt dienen te worden in overleg met de chirurg.
Wanneer een rubberbandje de endeldarm verlaat (het korstje gaat van de wond), kan er wat bloedverlies optreden. Wanneer het bloedverlies meer lijkt dan een kopje vol, moet u contact opnemen met het ziekenhuis. Soms is dan directe behandeling via de Spoed Eisende Hulpafdeling van het ziekenhuis nodig.
Ten gevolge van een ontsteking op de behandelingsplaats kan er kortdurend een geringe temperatuurverhoging optreden.
Het inknippen van een deel van de sluitspier heeft op het ophouden van de ontlasting nauwelijks invloed. De behandeling geeft bijna nooit complicaties en de pijn zal meestal afnemen. De behandeling kan wel een vermindering geven van de onbewuste controle van winden en/of diarree(miniscule hoeveelheden die een kleine bruine streep (“remstrepen”) in de onderbroek kunnen veroorzaken: “soiling”). Het gebruik van een inlegkruisje zorgt in dit geval voor een schoner gevoel.
Bij operaties voor het verwijderen van aambeien kan het operatiegebied de eerste dagen na de operatie erg pijnlijk zijn. Hiervoor zullen dan pijnstillers worden voorgeschreven. Een vervelend probleem is het op gang brengen van de ontlasting na de operatie. Dit kan de eerste keer pijnlijk en bloederig zijn, maar als de ontlasting door de laxeermiddelen soepeler is geworden, gaat het allemaal makkelijker waarbij dan ook de wonden gemakkelijker genezen. Natuurlijk krijgt u pijnstillende middelen wanneer dit nodig is.